Nevralgia: come riconoscerla e come l’osteopata può esserti d’aiuto

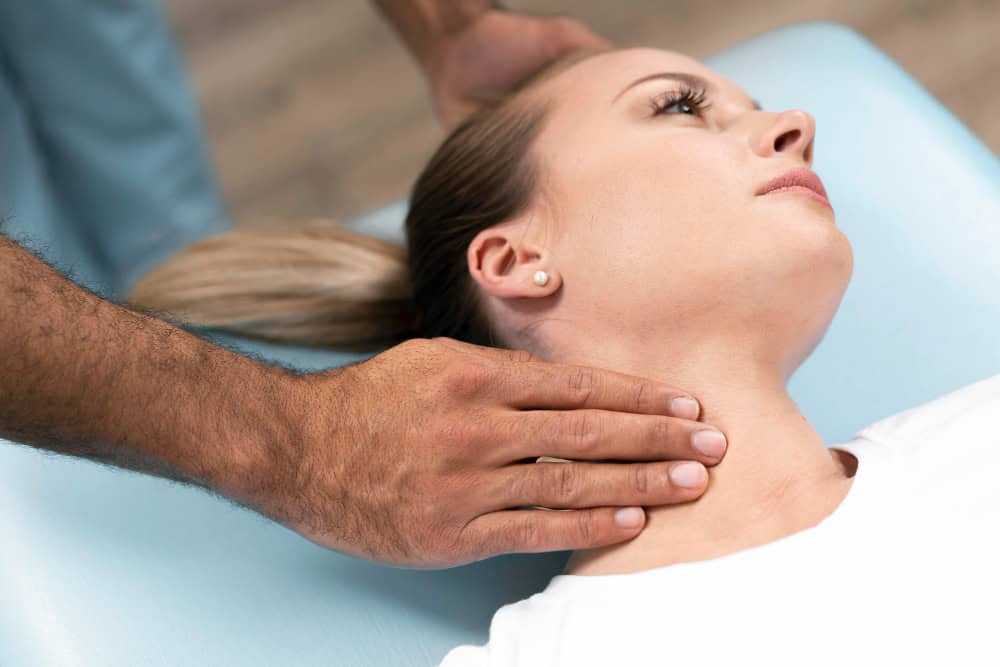
L’osteopata può essere d’aiuto per ridurre il dolore e per migliorare la qualità di vita agendo su cause muscolo-scheletriche o posturali che contribuiscono alla nevralgia
Quando parliamo di nevralgia ci riferiamo a un dolore intenso e acuto causato dall’irritazione, dall’infiammazione o dal danneggiamento di un nervo.
Questo dolore, descritto come bruciante, lancinante o simile a una scossa elettrica, si manifesta solitamente lungo il percorso del nervo interessato e può essere costante o intermittente.
Cause della nevralgia
La nevralgia, chiamata anche neuropatia, dolore neuropatico o dolore neurogeno è una condizione più comune negli anziani, ma può colpire a qualsiasi età.
Sebbene non sia pericolosa per la vita, la nevralgia può essere fisicamente e mentalmente invalidante a causa del dolore imprevedibile e grave e rappresenta una causa significativa di dolore cronico in molte persone, specialmente negli anziani.
La nevralgia si sviluppa solitamente come conseguenza di:
-
- Compressione o danno al nervo: ad esempio da un’ernia del disco o a causa di una neoformazione che cresce.
- Infezioni: tipico esempio è il virus dell’herpes zoster, che causa la nevralgia post-erpetica.
- Malattie croniche: ad esempio diabete, malattia renale, porfiria e sclerosi multipla.
- Infiammazione dovuta a patologie autoimmuni il Lupus Eritematoso Sistemico o la Sindrome di Guillain-Barré.
- Traumi o interventi chirurgici che possono danneggiare i nervi.
- Assunzione di determinati farmaci, ad esempio cisplatino, paclitaxel o vincristina (farmaci chemioterapici).
- Cause idiopatiche: quando non si identifica una causa precisa.
Tipi comuni di nevralgia
Esistono diverse forme di nevralgia, e tra le più comuni includiamo:
- Nevralgia del trigemino: colpisce il nervo trigemino, responsabile della sensibilità del viso, causando forti dolori facciali. I pazienti avvertono dolore improvviso e acuto, spesso in risposta a stimoli leggeri come parlare, masticare o lavarsi il viso. Il dolore si concentra tipicamente su una metà del viso e può durare pochi secondi o minuti, ma gli attacchi possono essere ripetuti più volte al giorno. È più comune nelle persone oltre i 50 anni, con una leggera predominanza nelle donne.
- Nevralgia occipitale: interessa i nervi occipitali nella parte posteriore della testa. Il dolore è solitamente localizzato nella parte posteriore del cranio, ma può estendersi fino agli occhi. Il dolore può scatenarsi da movimenti del collo o pressioni sul nervo.
- Nevralgia post-erpetica: dolore persistente che segue un episodio di herpes zoster (fuoco di Sant’Antonio).
- Nevralgia intercostale: dolore lungo i nervi tra le costole, spesso associato a traumi o infezioni.
Diagnosi e trattamento
La diagnosi di nevralgia si basa su anamnesi, esame clinico e, talvolta, imaging (come risonanza magnetica o TAC) per identificare la causa.
Il trattamento può includere:
-
- Farmaci: antidolorifici, anticonvulsivanti (come gabapentin), antidepressivi triciclici, o antinfiammatori.
- Terapie fisiche: fisioterapia o massaggi per alleviare il dolore.
- Interventi chirurgici: in casi gravi, per decomprimere il nervo.
- Terapie complementari: agopuntura od osteopatia, utili a ridurre il dolore cronico.
L’osteopata può essere di aiuto nella gestione della nevralgia, soprattutto se il dolore è associato a tensioni muscolari, disallineamenti articolari o alterazioni posturali che influenzano i nervi coinvolti.
Sebbene l’osteopatia non sia una cura definitiva per tutte le forme di nevralgia (soprattutto quelle di origine infiammatoria o legate a patologie neurologiche più complesse), può offrire un trattamento complementare che mira a ridurre i sintomi e migliorare il benessere generale.
Cosa può fare l’osteopata
L’osteopata, grazie a una valutazione globale del corpo, può identificare eventuali tensioni muscolari, blocchi articolari o alterazioni posturali che possono comprimere o irritare i nervi.
I trattamenti manuali che l’osteopata mette in atto sono i seguenti:
- Rilascio miofasciale: tecniche per ridurre la tensione muscolare e fasciale, che possono alleviare la compressione sul nervo.
- Mobilizzazione articolare: manipolazioni dolci per migliorare la mobilità delle articolazioni, soprattutto nella colonna vertebrale, che è spesso collegata a problemi nervosi come la nevralgia intercostale.
- Tecniche cranio-sacrali: utili in caso di nevralgia del trigemino o altre forme che coinvolgono la testa e il collo.
- Lavoro sui diaframmi corporei: per migliorare la circolazione e ridurre la tensione nervosa.
Anche lo stress cronico può peggiorare i sintomi di nevralgia; alcune tecniche osteopatiche aiutano a rilassare il sistema nervoso autonomo.
Inoltre, l’osteopata può fornire consigli su esercizi, abitudini posturali e movimenti da evitare o incoraggiare, per prevenire ulteriori episodi di nevralgia.
Limiti dell’osteopatia
Se la nevralgia è causata da lesioni gravi al nervo, patologie neurologiche, o infezioni (come l’herpes zoster), l’osteopata non può sostituire un trattamento medico specifico.
In questi casi, il lavoro dell’osteopata può essere solo complementare e deve essere coordinato con un medico o un neurologo.
Quando rivolgersi a un osteopata
Rivolgiti all’osteopata:
- Se la nevralgia sembra essere associata a cattiva postura, tensioni muscolari o disfunzioni articolari.
- Per un trattamento privo di farmaci o interventi invasivi.
- Dopo aver consultato un medico per escludere cause che richiedono una terapia specifica (ad esempio, un’infezione o una condizione neurologica seria).
In sintesi, l’osteopata può aiutarti a ridurre il dolore e migliorare la qualità della vita agendo su cause muscolo-scheletriche o posturali che contribuiscono alla nevralgia.
Per approfondire puoi leggere:
- Osteopatia e problemi posturali: come migliorare l’equilibrio e ritrovare il benessere
- Dolore cronico: come riconoscerlo e come gestirlo
- Insonnia e altri disturbi del sonno: come può aiutarti l’Osteopata
Se vuoi fissare un appuntamento contattami, mi trovi a:
Verona, Via Federico Balconi 1/a
Zevio (Verona), Via I Maggio 73
Michele Zanolli
Negli anni mi sono specializzato anche in Mental Coaching seguendo atleti di varie discipline sportive, dal rugby al sollevamento pesi, nuoto, triathlon, motocross e football americano.
Per saperne di più sui miei servizi vedi:
![]() info@michelezanolli.it
info@michelezanolli.it
![]() +39 392 283 4920
+39 392 283 4920